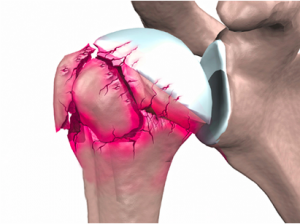
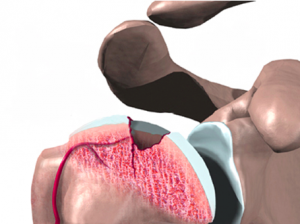
L’intervento di sostituzione dell’articolazione gleno omerale (chiamato anche artroplastica o protesi di spalla) non è così frequente come gli interventi chirurgici di protesizzazione del ginocchio o dell’anca. Quando necessario, quest’intervento chirurgico allevia efficacemente dal dolore di una spalla artrosica. Molte persone beneficiano anche di un potenzaimento della funzionalità della spalla dopo questo tipo di chirurgia.
Questa guida vi aiuterà a capire:
- Come funziona la spalla
- Quali parti della spalla sono sostituite in chirurgia.
- Che cosa aspettarsi dopo l’intervento di sostituzione della spalla.
Anatomia
Quali parti compongono la spalla?
La spalla è costituita da tre ossa: la scapola, l’omero e la clavicola.
L’intervento di sostituzione dell’articolazione gleno omerale (chiamato anche artroplastica o protesi di spalla) non è così frequente come gli interventi chirurgici di protesizzazione del ginocchio o dell’anca. Quando necessario, quest’intervento chirurgico allevia efficacemente dal dolore di una spalla artrosica. Molte persone beneficiano anche di un potenzaimento della funzionalità della spalla dopo questo tipo di chirurgia.
Questa guida vi aiuterà a capire:
- Come funziona la spalla
- Quali parti della spalla sono sostituite in chirurgia.
- Che cosa aspettarsi dopo l’intervento di sostituzione della spalla.
Anatomia
Quali parti compongono la spalla?
La spalla è costituita da tre ossa: la scapola, l’omero e la clavicola.
La cuffia dei rotatori connette l’omero alla scapola in maniera attiva. La cuffia dei rotatori è formata dai tendini di quattro muscoli: sopraspinoso, sottospinoso, piccolo rotondo e sottoscapolare.
I tendini collegano i muscoli alle ossa. Grazie alla contrazione dei muscoli, il movimento attraverso i tendini si trasmette alle ossa. La cuffia dei rotatori aiuta a sollevare e ruotare il braccio. Quando il braccio è sollevato, la cuffia dei rotatori mantiene anche l’omero saldamente centrato alla cavità glenoidea della scapola. Una parte della scapola, chiamata glenoide, costituisce la parte cava della spalla. La glena è molto poco profonda e piatta.
La parte della scapola che forma un “tetto” posto sopra l’articolazione è chiamata acromion. Una borsa si trova tra l’acromion ed i tendini della cuffia dei rotatori. La borsa è un sacco lubrificato di tessuto che riduce la frizione tra due parti mobili. Le borse si trovano in tutto il corpo in cui i tessuti devono sfregare l’uno contro l’altro. In questo caso, la borsa protegge lo scorrimento della cuffia dei rotatori che altrimenti sfregherebbe sotto l’acromion.
La testa omerale è la porzione sferica dell’articolazione. La testa ha diversi vasi sanguigni, che entrano alla base della cartilagine articolare. La cartilagine articolare è un materiale liscio, bianco, che copre le estremità di tutte quelle ossa che compongono una articolazione. La cartilagine articolare fornisce una superficie liscia che permette alle ossa di scivolare le une sulle altre. La cartilagine funziona anche come una sorta di ammortizzatore assorbendo gli urti.
L’articolazione della spalla è circondata da un sacco a tenuta stagna chiamato capsula articolare. La capsula contiene liquidi che lubrificano l’articolazione. Le pareti della capsula articolare sono rinforzate da legamenti. I legamenti sono costituiti da tessuti connettivi che uniscono le ossa tra di loro.
Razionale
Quali condizioni portano ad un intervento di artroprotesi anatomica di spalla?
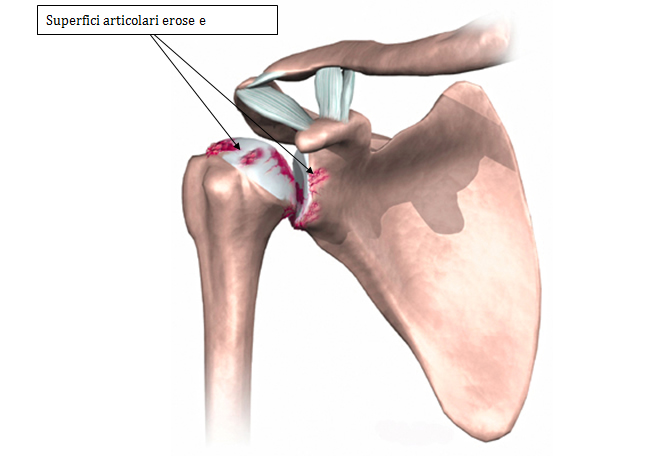 La ragione più comune per la chirurgia sostitutiva dell’articolazione gleno omerale è l’artrosi. L’osteoartrosi è causata dalla degenerazione dell’articolazione nel tempo, a causa dell’usura. L’artrosi può anche essere presente in articolazioni asintomatiche, ma questo è raro. Poiché la spalla è un arto “appeso”, cioè non è un sottoposta all’azione del peso corporeo, la sua usura può essere ben tollerata, ecco perchè alcune volte è poco sintomatica. L’artrosi infatti è più evidente e dolorosa nell’anca e nel ginocchio.
La ragione più comune per la chirurgia sostitutiva dell’articolazione gleno omerale è l’artrosi. L’osteoartrosi è causata dalla degenerazione dell’articolazione nel tempo, a causa dell’usura. L’artrosi può anche essere presente in articolazioni asintomatiche, ma questo è raro. Poiché la spalla è un arto “appeso”, cioè non è un sottoposta all’azione del peso corporeo, la sua usura può essere ben tollerata, ecco perchè alcune volte è poco sintomatica. L’artrosi infatti è più evidente e dolorosa nell’anca e nel ginocchio.
In molti casi l’artrosi può sopraggiungere molti anni dopo aver subito un infortunio alla spalla. Per esempio, una lussazione di spalla può evolvere in un spalla instabile. Questa instabilità porta ad un movimento anomalo o a lussazioni recidivanti provocando così danno alla cartilagine articolare e ad altri tessuti articolari. Nel tempo, questo porta a danni osteoartrosici.
L’osteoartrosi non è l’unico tipo di patologia che può colpire l’articolazione della spalla e rendere necessaria una protesi. Malattie sistemiche, come l’artrite reumatoide, possono colpire qualsiasi articolazione del corpo. Qualunque sia il tipo o la causa di artrosi, la spalla tenderà a diventare dolorosa e difficile da usare. Se lei ed il suo medico di fiducia non riuscite a trovare modi per controllare il dolore, o se diventa impossibile usare la spalla per le attività quotidiane, il si può rendere necessario un intervento chirurgico di protesizzazione della spalla.
Anche alcuni tipi di fratture possono portare ad una protesizzazione come primo ed unico trattamento. Alcune fratture in particolare, che possono non sembrare gravi, possono però danneggiare i vasi sanguigni che portano nutrimento alla testa: la frattura in seguito può guarire, ma i vasi sanguigni no. Quando i vasi sanguigni sono danneggiati, la testa omerale non ha più alcun apporto di sangue e di nutrimento, portando così ad una condizione chiamata necrosi asettica (crollo strutturale non infettivo). Nella necrosi, parti della superficie articolare effettivamente muoiono. Nel tempo, la necrosi dell’articolazione della spalla può portare ad una deofrmazione importante della testa e ad artrosi. Quando le fratture colpiscono la testa omerale, i medici possono decidere di optare in prima battuta per una sostituzione protesica dell’articolazione della spalla. In alcuni casi, il rischio di sviluppare necrosi è così alta che ha senso sostituire la testa omerale immediatamente.
Nella maggior parte dei casi, i medici considerano l’intervento di sostituzione della spalla come ultima possibilità, soprattutto nei soggetti giovani (<60aa) dove si tenta il più possibile di effettuare una sintesi dei frammenti di frattura. A volte c’è un beneficio nel ritardare l’intervento chirurgico più a lungo possibile. Il medico probabilmente consiglierà di provare le misure non chirurgiche e conservative per controllare il dolore e migliorare il movimento della spalla, compresi i farmaci e la terapia fisica.
Come ogni condizione artrosica, l’artrosi della spalla può rispondere ai farmaci anti- infiammatori classici. Ci sono anche nuovi farmaci iniettabili localmente che lubrificano una articolazione artrosica (acido ialuronico).
La terapia fisica può essere suggerita per aiutare a ritrovare il migliore range articolare possibile e la forza, che saranno poi utili ad affrontare meglio l’intervento nel postoperatorio.
Un’iniezione di cortisone nell’articolazione della spalla può dare un sollievo temporaneo. Il cortisone è un potente farmaco anti -infiammatorio che può diminuire l’infiammazione e ridurre il dolore, forse per diversi mesi. Noi difficilmente utilizziamo più di due o tre infiltrazioni di cortisone in ogni paziente a causa del suo potenziale effetto dannoso sui tessuti molli. Se le infiltrazioni non forniscono sollievo duraturo, il medico può suggerire un intervento chirurgico .
Preparazione
Che cosa devo fare per essere pronto per la chirurgia?
Alcuni gravi problemi degenerativi della spalla possono richiedere la sostituzione della spalla dolorosa con una spalla artificiale. La decisione di arrivare all’intervento chirurgico sarà frutto di un percorso affrontato con il suo chirurgo di fiducia. È importante comprendere bene la procedura chirurgica con chiarezza e semplicità, ed altrettanto importante è fugare tutti i dubbi ed ottenere risposte alle proprie domande.
Una volta presa la decisione sull’intervento, è necessario fare alcuni passi preliminari. Il chirurgo può suggerire un esame fisico completo dal medico di base. Questo esame consente di garantire che siate nella condizione migliore possibile per sottoporsi all’intervento.
Si potrà rendere necessario un periodo di riabilitazione con il proprio fisioterapista preliminarmente all’intervento e sicuramente dopo l’intervento. Questo consente di ottenere un vantaggio iniziale sul suo recupero futuro. Uno degli scopi di questa visita pre-operatoria sarà quella di assumere informazioni sui livelli attuali di dolore, sulla capacità di svolgere le normali attività, il movimento e la forza, ed eventuali richieste funzionali dettate da attività sportive e/o lavorative specifiche. Un secondo scopo della visita pre-operatoria è quello di prepararsi per la chirurgia.
Il giorno del suo intervento chirurgico, sarà probabilmente ricoverato in ospedale od in clinica la mattina stessa o il giorno prima. Si consiglia di non mangiare o bere nulla dopo la mezzanotte della sera prima. Si prepari a dover trascorrere in ospedale diverse notti. La lunghezza del tempo che trascorrerà in ospedale dipende molto da come reagisce all’intervento.
Procedura chirurgica
Che cosa succede durante l’intervento chirurgico?
Prima di descrivere la procedura, diamo una occhiata alla protesi.
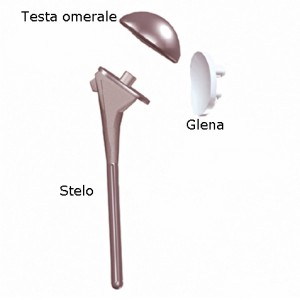
Ci sono due principali tipi di protesizzazioni anatomiche della spalla: una protesi cementata e non cementata. Una protesi cementata è tenuta in posizione da un tipo di cemento epossidico che attacca il metallo all’osso. Una protesi non cementate invece ha una maglia di fori e trabecole sulla superficie che permette una completa integrazione con l’osso. Ciò avviente poiché nel tempo permette una crescita dell’osso dentro la superficie della protesi.
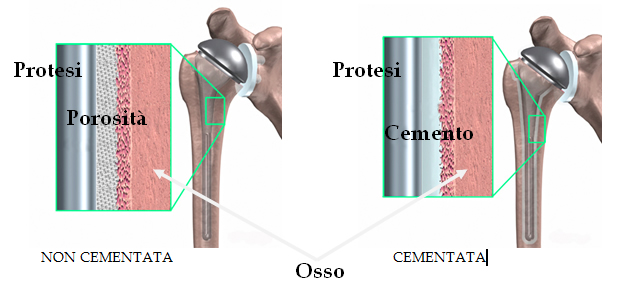
Entrambi i tipi di articolazioni artificiali sono ampiamente utilizzati. Il chirurgo può anche utilizzare una combinazione dei due tipi. Ciò che porta alla decisione sull’utilizzo di una piuttosto che dell’altra protesi dipende da tante variabili come la sua età, la qualità del suo osso, lo stile di vita e l’esperienza del chirurgo.
Ogni protesi si compone di due parti. La componente omerale sostituisce la testa omerale, (la parte a forma di sfera), la componente glenoidea sostituisce la parte della scapola che si articola con la testa omerale.
La componente omerale è in metallo. La componente glenoide è generalmente costituito da due parti. Un piatto di metallo si attacca direttamente all’osso, ed una superficie in materiale plastico la riveste (polietilene). La parte in materiale plastico sarà quella che si articolerà con la testa omerale ed è molto dura e liscia, simile alla cartilagine articolare che sostituisce.
L’intervento
L’intervento di protesizzazione della spalla può essere fatto in due modi. Sostituendo sia la componente omerale che quella gleonoidea, o solo quella omerale.
Quando l’artrosi interessa entrambe le superfici, e quindi sia la cartilagine della testa omerale che della glenoide si consuma, entrambe le parti dell’articolazione devono essere sostituite. Questo intervento si chiama artroplastica, che è il termine usato per la ricostruzione dell’intera articolazione.
Se invece la glena ha ancora la cartilagine articolare, il chirurgo può decidere di sostituire solo la testa omerale. Questa procedura è nota come endoprotesi. L’emi-artroplastica è più comunemente usata dopo una frattura della spalla, quando l’afflusso di sangue alla testa omerale è danneggiato. La ricerca ha dimostrato che quando si esegue una artroplastica a causa di una artrosi, i risultati sono migliori rispetto alla protesi in caso di frattura. I pazienti hanno meno dolore immediatamente dopo l’intervento chirurgico e nel lungo periodo, migliore funzionamento con meno complicazioni e meno probabilità di una seconda operazione.
Si renderà probabilmente necessaria una anestesia generale. L’anestesia generale comporta un addormentamento completo. È difficile utilizzare una anestesia locale che permetta un rilassamento tale da consentire un intervento agevole.
L’intervento chirurgico prevede una incisione sulla parte anteriore della spalla. Questo accesso è chiamato approccio anteriore. Il chirurgo incide la pelle e quindi isola i nervi ed i vasi sanguigni. Divaricati i muscoli, si arriva all’articolazione. A questo punto si incide anche la capsula e si raggiungono le superfici ossee.
Il chirurgo può preparare l’osso per impiantare la protesi. La porzione sferica della testa omerale viene asportata con una sega-osso. Il canale midollare dell’omero viene preparato utilizzando un apposito strumento. Ciò consente al chirurgo di modellare lo spazio che accoglierà lo stelo metallico della protesi.
Se la glenoide sarà sostituita, verrà rimosso qualsiasi residuo di cartilagine sulla sua superficie con apposito strumentario. A questo punto si potrà apporre la componente metallica della glena che verrà ancorata all’osso.
Infine, la componente omerale e la componente glenoidea sono inserite e la sfera omerale viene giustapposta.
Una volta che la protesi verrà impiantata, si verificano tenuta e misure e si richiudono le ferite chirurgiche con punti. Verrà medicata ed il suo braccio verrà tutelato con un totore. Ora sarà tempo di svegliarsi e tornare nella propria camera.
Complicazioni
Cosa potrebbe andare storto?
Come tutte le procedure chirurgiche invasive e demolitive, anche questo intervento presenta dei rischi e può andare incontro a delle possibili complicazioni. Ciò che sarà descritto di seguito non rappresenta una completa lista dei rischi a cui si può andare incontro in caso di intervento chirurgico di protesizzazione di spalla, ma illustra i principali e più comuni rischi e problemi. Alcune delle complicanze più frequenti sono:
- Anestesia
- Infezioni
- Fratture
- Lussazioni
- Allentamento delle componenti protesiche
- Lesioni vascolari o nervose
Anestesia
In alcuni rari casi alcuni pazienti possono avere difficoltà con i farmaci utilizzati per la anestesia, e possono avere reazioni allergiche. Si ricordi di discutere di ogni dubbio con l’anestesista che la visiterà preventivamente all’intervento.
Possibili Complicanze
Infezioni
Le infezioni che possono verificarsi a seguito di protesizzazione di spalla possono essere molto gravi. Le possibilità che ciò avvenga, però sono molto basse (<1%). Alcune volte si possono presentare precocemente ed a ridosso dell’intervento, altre volte possono presentarsi a distanza di tempo, raramente a distanza di mesi, ed a seconda del tipo di infezione anche a distanza di anni. Le infezioni possono derivare da siti diversi dalla spalla, ed una volta arrivate in articolazione, è praticamente impossibile che il suo sistema immunitario le possa raggiungere, si dovrà pertanto intervenire. La terapia antibiotica è efficace nella maggior parte delle infezioni e pertanto è utilizzata routinariamente nelle fasi precedenti all’intervento e successivamente allo stesso per minimizzare il rischio.
Fratture
Durante l’intervento i capi ossei sono preparati cruentamente con appositi strumenti per renderli pronti ad accogliere la protesi. Vengono così asportate tutte le deformità e tutto il tessuto danneggiato e vengono modellati. Pazienti con un tessuto osseo fragile o poco resistente (come nel caso dell’osteoporosi) o anche in persone normali, durante questi passaggi possono subire fratture che saranno eventualmente corrette o implicheranno un periodo maggiore di immobilizzazione ed una riabilitazione tardiva.
Lussazioni
Esattamente come per una spalla normale, anche una spalla protesizzata può lussarsi. Ciò avviene quando la sfera di metallo salta oltre la superficie piana. Questo rischio è maggiore nelle fasi precoci postoperatorie, poiché i tessuti sono appena stati trattati intorno alla nuova protesi. Il rischio si affievolisce con il passare del tempo, ma rimane sempre presente. Le fasi successive di rieducazione articolare e fisioterapia insieme al fisioterapista le consentiranno di imparare come evitare quei movimenti che la metterebbero maggiormente a rischio di lussazioni, soprattutto nella fase di guarigione. Se la spalla dovesse risultare instabile e lussarsi diverse volte, potrebbe essere necessario rioperare per porre rimedio.
Allentamento delle componenti
L’evenienza principale perché si possa dire che la protesi è fallita è quando questa si allenta o mobilizza rispetto alle ossa in cui è stata inserita. Una protesi allentata genera dolore. Quando tale dolore non è più tollerabile può essere indicata una revisione della protesi stessa. Ci sono molti vantaggi nell’estendere la vita di una articolazione artificiale. Comunque, anche se una protesi dovesse fallire, si può intervenire nuovamente con un intervento sulla stessa protesi o con una protesi di revisione. Nel caso di una protesi di ginocchio, la sua durata va dai 15 ai 20 anni, ma la protesi di spalla tende a durare di meno.
Lesioni vascolari e nervose
Tutti i principali tronchi venosi, arteriosi e nervosi dell’arto superiore passano per la spalla. Poiché la protesizzazione della spalla necessita di intervenire su questa area, possono avvenire lesioni a carico di queste delicate strutture. I danni possono essere causati anche solo da una trazione o una compressione, e possono essere temporanei (per quanto anche una sofferenza temporanea possa durare mesi). Raramente si verificano danni permanenti, ma il rischio rimane.
Dopo l’intervento
Cosa accade dopo l’intervento?
Dopo l’intervento verrà trasportata nella sua stanza. Il suon braccio sarà posto in un tutore e verrà medicato. Avrà un tubicino che fuoriesce dalla spalla che il chirurgo avrà inserito e lì lasciato per aiutare a drenare il sangue in eccesso. Riceverà terapia endovena attraverso un catetere venoso ed eventuale terapia orale.
Riabilitazione
Come avverrà il recupero?
Il recupero articolare avverrà secondo fasi stabilitative codificate, e comunque in relazione all’intervento ed alle sue capacità di recupero. Verrà assistita da un fisioterapista soprattutto nella fase iniziale di recupero articolare.
Inizialmente potrà eseguire le prime sedute fisioterapiche a casa, grazie all’utilizzo di macchinari in grado di muovere il suo braccio passivamente (kinetec). Tali strumenti possono essere noleggiati al proprio domicilio. Ciò le permetterà di rimanere in un ambiente familiare e soprattutto nelle prime fasi postoperatorie di rilassarsi completamente e dedicarsi al recupero psicofisico. Sarà comunque necessario, al massimo dopo 15-20 giorni dall’intervento, l’ausilio del fisioterapista che permetterà l’esecuzione di tutti i movimenti possibili.
La fisioterapia si dividerà in tre fasi principali:
- Recupero del range di movimento (ROM) con esercizi passivi (macchina/fisioterapista)
- Recupero del ROM attivo (fisioterapista)
- Recupero del tono muscolare (fisioterapista/casa/palestra)
Di massma ogni periodo ha una durata di trenta giorni, salvo diversa indicazione a seconda delle necessità o delle diverse situazioni individuali.
Ogni step prevederà degli esercizi specifici che potranno essere integrati di volta in volta a seconda dei miglioramenti e delle necessità individuali.
Dovrebbe riuscire ad essere in grado di fare le normali attività non oltre l’altezza della spalla e senza movimentare carichi in 45-60gg, le normali attività di tutti i giorni in 75-90gg mentre per poter far tutto senza pensieri non prima dei 6 mesi.
Tutti i periodi qui indicati possono essere suscettibili di variazioni migliorative o peggiorative a seconda delle capacità individuali.
Al termine di ogni periodo riabilitativo effettuerà un controllo ortopedico, eccezion fatta per la rimozione dei punti che avverrà dopo 15gg circa.
Il tutore verrà mantenuto in sede per 20-40 giorni e rimosso solo per eseguire la fisioterapia.
Controlli radiografici seriali verranno eseguiti di massima a 0-30-60 e 180gg dall’intervento salvo diversa indicazione dipendente dalla capacità di guarigione individuale.
All’occorrenza potrà essere data indicazione alla terapia con campi magnetici pulsati per migliorare le capacità rigenerative e migliorare la reazione al dolore.